人乳头瘤病毒(HPV)是一种球形DNA病毒,能引起人体皮肤黏膜的鳞状上皮增殖。目前已分离出130多种,不同的型别引起不同的临床表现,主要侵犯鳞状上皮的基底层细胞以及位于宫颈转化区的化生细胞,直接或者间接的皮肤-皮肤接触是最常见的传播途径。
HPV的生物学特性
HPV对外界的抵抗力相对较强,耐寒不耐热。在55~60℃时即发生变质,几分钟至十几分钟即被灭活;100℃时在几秒钟内即可灭活。

被污染的衣物及物品可用消毒剂浸泡或煮沸消毒
☛高危型HPV感染宿主细胞过程(双受体,不进入血液)。
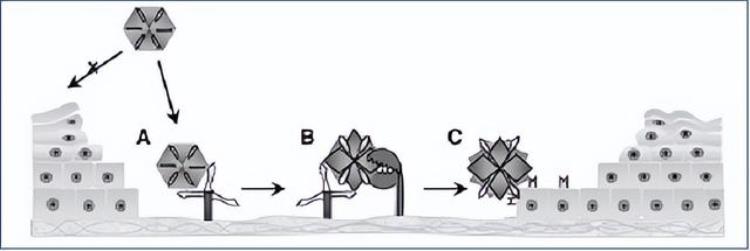
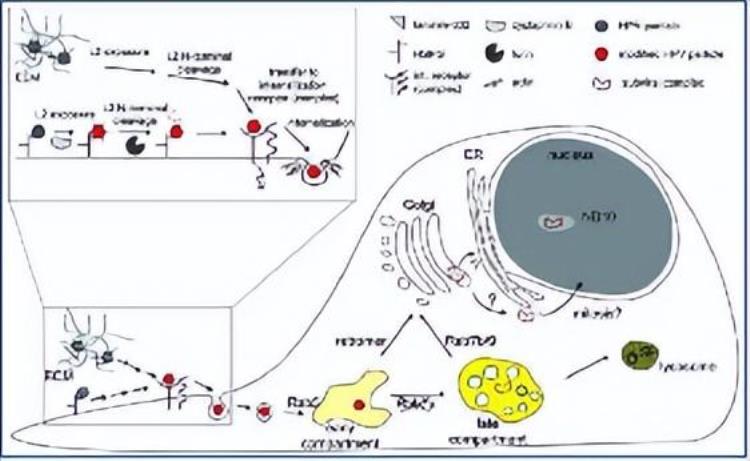
HPV病毒进入细胞过程模式图 :第一受体:基底膜HSPG ;第二受体(细胞受体)未定。
A、病毒结合至基底膜上的硫酸乙酰肝素蛋白多糖受体
B、暴露L2易感位点,被前体蛋白转化酶(弗林蛋白酶或PC5/6)切除
C、L1的未暴露区与未知的第二受体结合
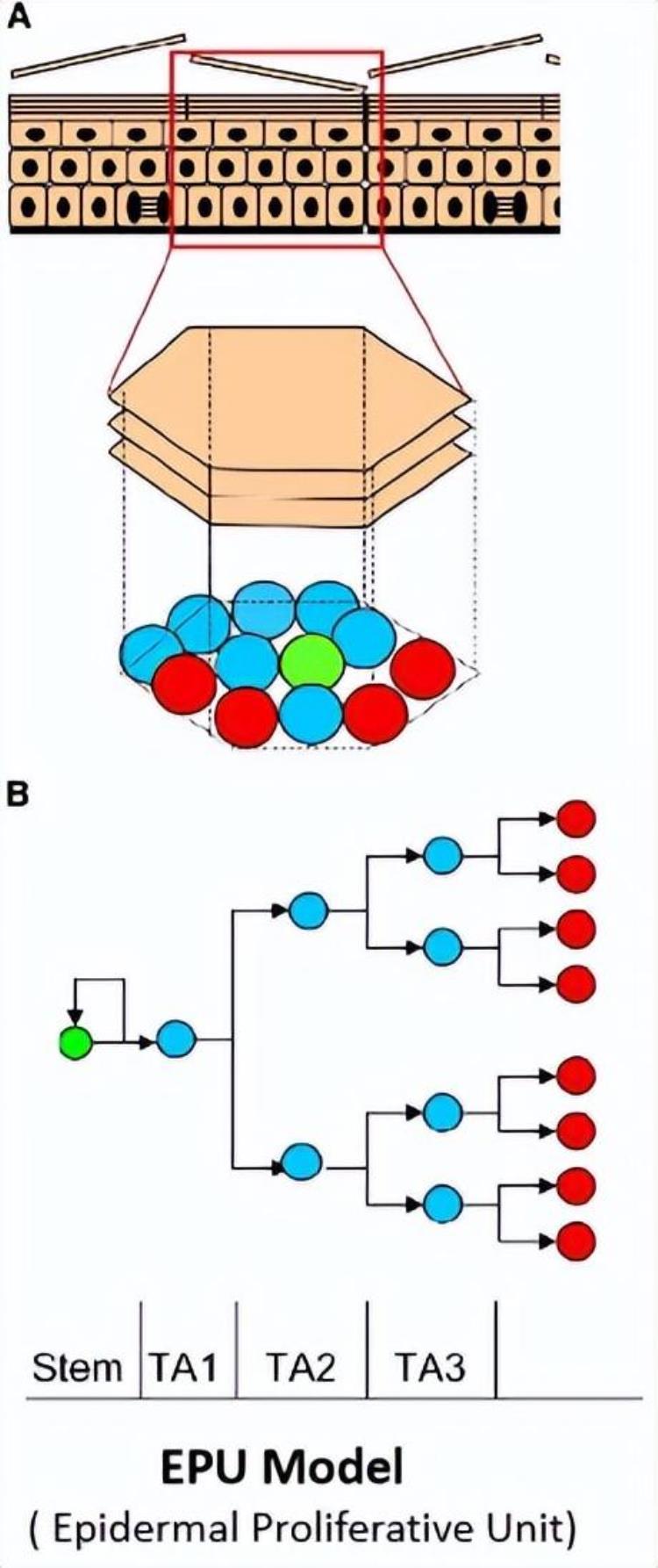
☛基底细胞分裂复制模式
宫颈基底细胞层由2种细胞构成:
(1)基底干细胞(The Stem Cell)具有无限的分裂复制潜力,其每次分裂生成的2个细胞,一个仍为干细胞,以保持和维持干细胞组织;另一个为TA细胞。
(2)TA细胞(The Transit Amplifying Cells)经过2次分裂后,作为不再分裂的女儿细胞,逐步上移,形成粘膜复层鳞状上皮。
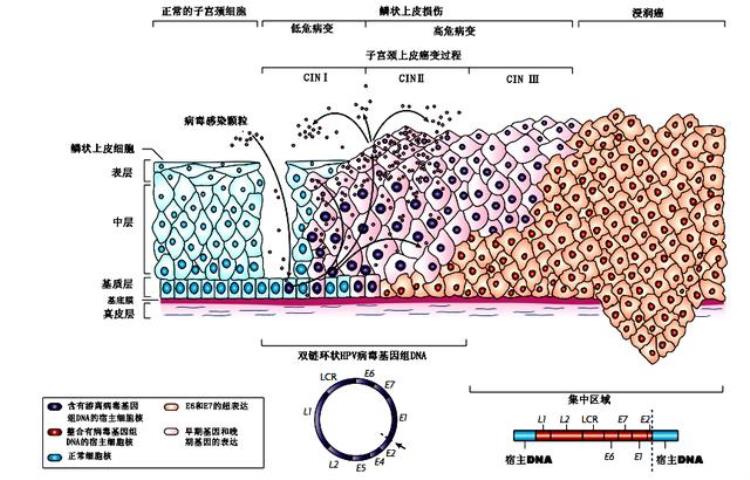
HPV感染的转归
☛ HPV的主要传播途径——皮肤或者粘膜接触传播。
性行为是HPV感染的主要途径。阴道性交和肛交都是HPV感染的主要危险因素。但不发生性交的生殖器间接触也可传播HPV。比如一些间接过程:手指传播、玩具传播。举个例子,HPV感染者的手先接触到自己的阴道粘膜,之后又触碰到了其他人的手,其他人的手又触碰了他自己的粘膜,这个过程也可能导致HPV的传播。HPV还可能从自身的一个部位感染传播至另一部位。
☛ HPV是如何感染的?
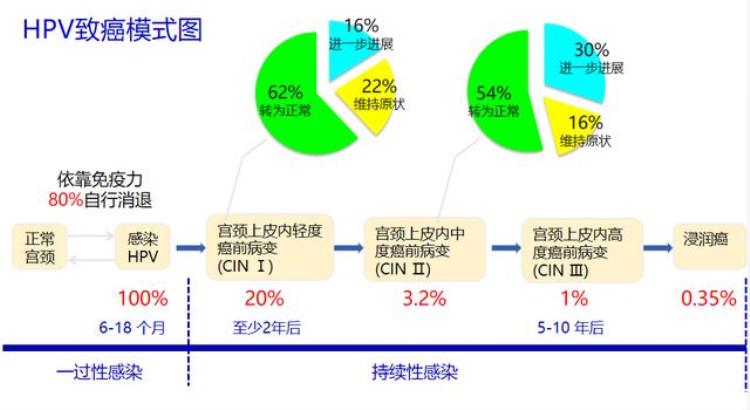
正常人皮肤黏膜完整的情况下,HPV病毒是无法入侵的,只有组织裂隙存在的时候,病毒才能进入。病毒进入之后随着基底层细胞的高度增殖,HPV病毒在细胞核内大量复制。这时候,HPV病毒的DNA 片段还游离在宿主细胞染色体外,不引起任何病变,或只引起良性病变,如尖锐湿疣或轻度不典型增生等。约90%的HPV感染会在两年内自愈,被清除出体外。剩下约10%的女性,无法完全清除体内的HPV而发生持续感染,HPV DNA整合到宿主细胞染色体中过度表达,从而逐渐发展成宫颈癌,整个过程长达8-12年。
☛HPV感染的转归-消退时间
诊断为CIN1的韩国女性不同型别HPV感染消退和持续感染。
——前瞻性队列研究结果
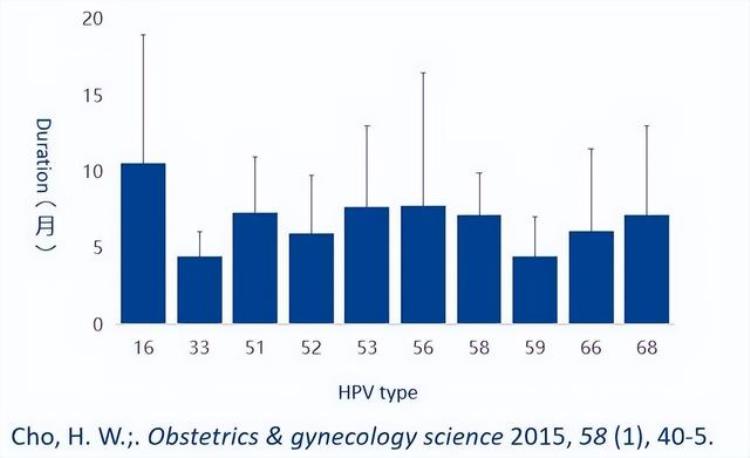 13种高危型HPV的清除,伴随着病变的消退HPV16型患者消退最慢,中位时间10.3个月HPV16型患者治疗后持续感染和病变进展机率最高
13种高危型HPV的清除,伴随着病变的消退HPV16型患者消退最慢,中位时间10.3个月HPV16型患者治疗后持续感染和病变进展机率最高
☛持续性HPV感染的定义
目前对HPV持续感染没有统一定义,有人认为只要连续两次以上检测某基因型HPV阳性即为持续感染,也有人把感染阳性的持续时间作为指标,目前通常认为同一患者间隔6~12个月两次或两次以上宫颈检测样本显示同一基因型HPV感染即为HPV持续感染。
☛不同类型HPV感染风险
对丹麦哥本哈根11088名登记在册的妇女进行了为期数年的跟踪随访研究,对受检人群进行了宫颈细胞涂片检查、HPV检测和组织病理检查。
该研究中假定连续两次HPV检测阴性的危险系数为1.0,各种持续感染情况的危险系数是其与1.0的比值。
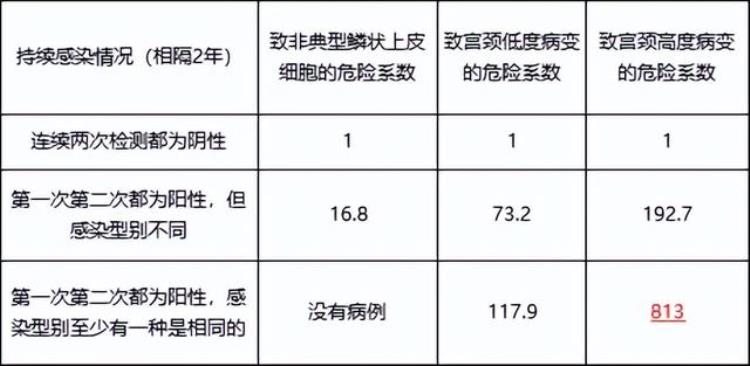
Source:Kjaer S K, Meijer C J L M. Type specific persistence of high risk human papillomavirus (HPV) as indicator of high grade cervical squamous intraepithelial lesions in young women: population based prospective follow up study[J]. Bmj, 2002, 325(7364):572.
HPV有什么危害?
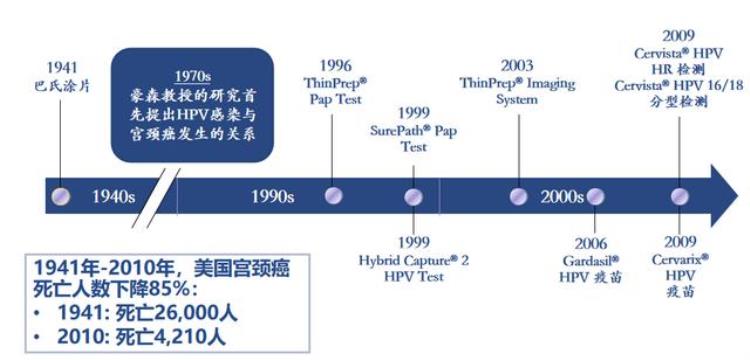
不忘初心——将HPV引入宫颈癌筛查的本意,是因为TCT的漏诊率在30%左右,因此引入HPV筛查是为了减少宫颈癌的漏诊,而并非是为了知道谁有HPV感染。
一般临床我们建议25周岁以下的妇女不常规进行HPV检测,因为30岁以下感染患者,HPV感染转阴与年龄有密切关系,年龄越小越容易转阴。其次,HPV常联合TCT,其目的不是为了检测有无HPV病毒感染,而是为了查找HSIL以上的病人及宫颈癌,单纯的HPV病毒感染不足为惧。
HPV感染 ≠ 宫颈癌

HPV反复感染的处理
☛ 细胞学正常妇女HPV感染率
(全球100万份样本1995-2009)----2010 EUROGIN

☛ 只有持续性HPV感染才会病变
平均8-24月可发生CIN1-3;再平均8-12年可发生浸润癌;HPV16/18阳性,3-4年内能引起较多的HSIL;其他12种高危HPV(非16/18)阳性,风险略高于HPV阴性。
Khan JM,et al. J Natl Cancer Inst 2005;97:1072-9.
不同型别hrHPV阳性时CIN3以上病变的10年累积率,其中,
17.2% HPV16 13.6% HPV18 3.0% 其他12hrHPV0.8% 高危HPV-因此,没必要每个人都查30多个HPV型别,只需要筛查14个型别就可以,最主要的是HPV16和HPV18。
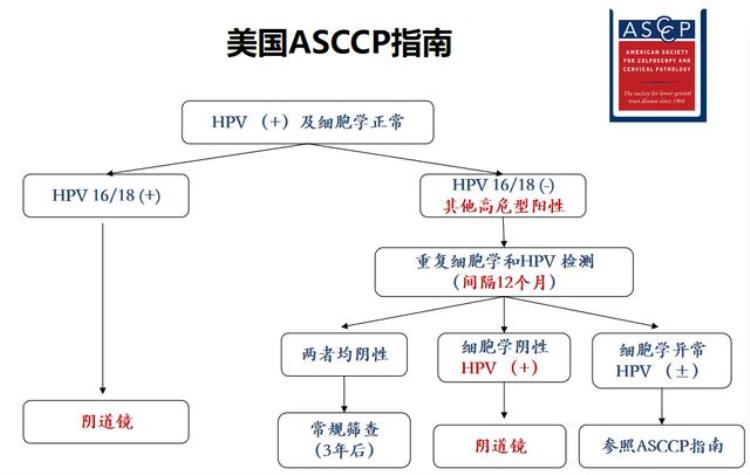
☛ 美国ASCCP指南
指南同样推荐HPV16、18阳性的人去做阴道镜,其他型别可以随访。
☛ HPV亚临床感染的处理
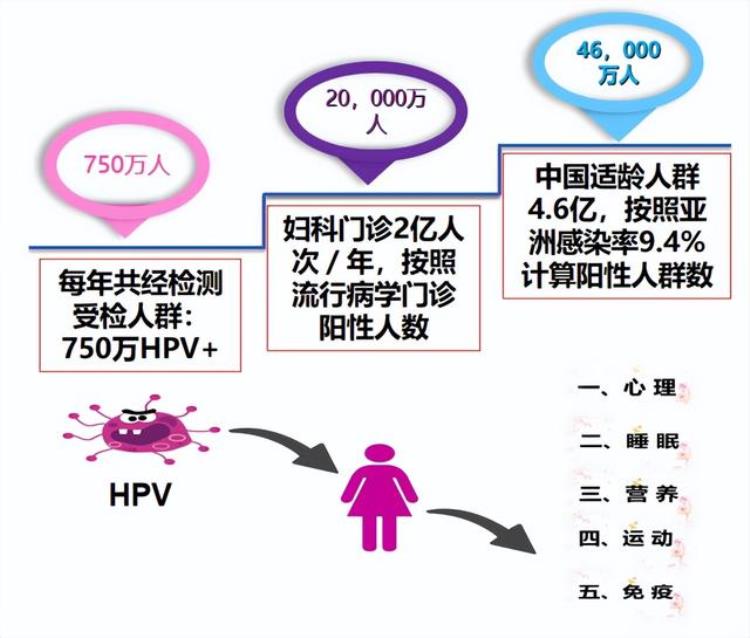
短期内、一过性感染者→观察即可。局部免疫增强剂,有一定的帮助。感染期间采取避孕套性交→减少其他炎性有害物质协同HPV对宫颈的损害。☛ HPV感染人数众多引发社会问题
HPV感染者的不健康状态成为社会问题:
☛ HPV感染者综合管理方案-人文关怀
向患者讲述HPV发病原因、传播途径,做好家庭生活护理。
对患者进行依从性教育:
告知患者HPV的感染途径中以性传播为主,但是并不意味性传播是HPV感染的唯一途径。70%~80%的女性一生中都有过HPV一过性感染。不要对HPV有恐慌情绪。
☛ 生殖道HPV感染干预的“三大原则”
HPV感染应该“早诊早治”同时积极控制阴道和宫颈的其他感染有效促进炎性损伤或机械性损伤的修复打断生殖道内HPV反复感染的恶性循环!
总结
HPV感染常见的病毒感染,可通过皮肤-皮肤直接或间接接触传播,绝大多数可以自我清除。HPV持续性感染导致HSIL以上病变的风险显著增加。不同类型HPV反复感染风险较低,不必治疗。同一类型HPV反复感染或持续存在应及时阴道镜检查并积极治疗。文章作者刘长忠,版权归原作者所有,内容仅代表作者观点,希望大家理性判断,有针对性地应用。
转载是传递更多信息之目的,如有侵权,请联系删除。
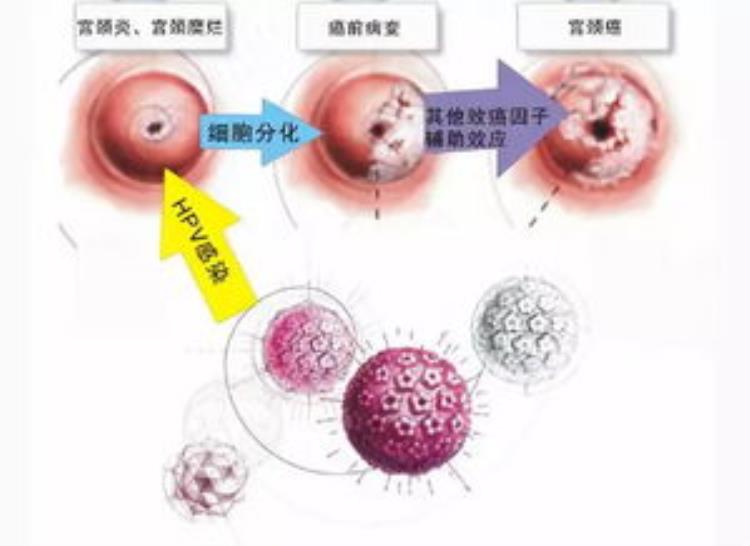
HPV持续感染怎么办
持续感染会引起宫颈低度病毒,高度病变,然后引起宫颈癌。所以建议如果是持续感染必须马上干预治疗,建议去正规的公立医院,条件容许最好是去公立三甲医院。


 朗读本文
朗读本文




























 渝公网安备50010702502703号
渝公网安备50010702502703号